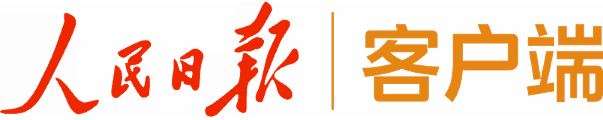
2025年6月13日深夜,西藏自治区人民医院急诊科灯火通明。72岁的藏族老人因误吸果核导致剧烈咳嗽、咳痰带血、气喘(吸氧8L/min血氧饱和度低至86%)并伴随胸痛,被120急救车从日喀则紧急转送至医院。此前,老人已在当地两家医院就诊,CT检查明确显示其左主支气管末端被一枚类圆形异物堵塞,情况危急。
西藏自治区人民医院呼吸与危重症医学科的普布卓嘎、邱桂川医生赶来医院参与急诊手术。此时,正在西藏休假的北京大学人民医院呼吸与危重症医学科援藏王克强医生接到紧急求助,火速赶回医院主持手术操作。检查发现,老人不仅气道被异物堵塞,还患有糖尿病及长达15年的慢性呼吸道疾病,异物滞留已引发局部出血和水肿,患者喘憋逐步加重,异物在气道可能引起感染导致基础肺部疾病急性加重,生命危在旦夕。
手术在紧张中开始。然而,当气管镜探入气道后,一个意外情况让手术难度陡然升级:卡在老人左主支气管末端的异物并非术前家属说的桃核,而像是一枚表面极其光滑坚硬的杏核!常规用于取异物的圈套器因无法抓牢光滑表面而多次滑脱,活检钳也束手无策。更棘手的是,高原医院当时缺乏专用的气道异物网篮。
面对光滑的杏核和器械短缺的双重困境,手术团队没有放弃。援藏主任王克强医生在台上与麻醉科达娃欧珠主任沟通中,两人凭借丰富的临床经验和创新思维,提出一个大胆的“跨界”方案:使用外科的取石网篮!但新的问题接踵而至——该网篮的长度无法匹配气管镜的操作孔道。
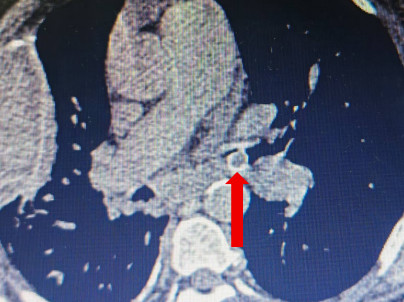
关键时刻,麻醉科团队提供了至关重要的支持。在麻醉医生达娃欧珠、李艺精准控制患者呼吸、保障操作安全的条件下,主刀医生果断决策:将外科取石网篮直接经喉罩气管镜旁送入气道!在气管镜的实时引导下,网篮被小心翼翼地送达异物位置。凭借其特殊的结构设计,网篮成功套住了光滑的杏核。与此同时,气管镜操作孔道内的活检钳也精准到位,形成“双保险”。最终,在呼吸内镜团队与麻醉科团队的精密配合下,这枚直径约1厘米的杏核被完整取出!
随着异物的取出,老人的气道瞬间恢复通畅,生命体征趋于平稳,术后安返病房继续康复治疗。这场惊心动魄的抢救,成功化解了致命的威胁。
本次高难度气道异物取出术的成功,是援藏医疗专家“以患者为中心”、勇于担当的体现,更是多学科协作(MDT)和临场技术创新在高原危重症救治中的一次完美实践。面对器械限制和复杂病情,援藏医生迅速反应,巧妙利用现有资源,打破专科壁垒,联合麻醉团队,成功应用“跨界”器械解决了临床难题,为提升西藏地区急危重症救治水平贡献了宝贵的“北京经验”,生动诠释了援藏精神的内涵——技术赋能,生命至上。
专家提示:成人气道异物——隐匿的致命危机
警惕高危人群:75岁以上老人、吞咽功能减退者(如脑卒中、帕金森患者)、进食时说笑或醉酒者最易中招。本案患者72岁合并糖尿病,属典型高危人群。
识别隐匿信号:
成人异物吸入仅25%突发窒息,更多表现为:
✓ 顽固性咳嗽(80%病例首发症状)
✓ "难治性肺炎"(同一肺叶反复感染)
✓ 不明原因痰血/气喘(如本案咳痰带血块)
文献提示:成人平均延误诊断达数周,对"慢性咳嗽+单侧哮鸣音"需高度警惕
坚果类最危险
桃核、杏核等光滑坚硬异物极易嵌顿支气管(如本例左主支气管),其油脂成分还会引发爆发性肉芽肿。
急救黄金法则
公众:老人进食时勿谈笑,避免硬质带核食物;若突发窒息,立即采用"海姆立克法"并呼叫120。
基层医护:对可疑患者首选CT检查(X光漏诊率>30%),并尽快转诊至具备支气管镜或硬质支气管镜能力的医院。